在中国,怎样才能找到靠谱的医生

试图找到一名靠谱的医生,通常是件需要经历一番周折的事情。
根据我多年来的观察,大多数老百姓在到医院看病之前,会先在网上或者朋友圈里搜索。
然而某些搜索工具的结果相当不靠谱,随便一搜基本癌症起步——头痛可能是癌症,咳嗽可能是癌症,拉稀可能是癌症,能把普通人吓得丢了三魂七魄。
不过这年头谁没个医生朋友呢?所以很多人认为找个医生朋友(甚至是还没毕业的医学生)先问问也许是个好主意。因此,当医生的你会时不时收到三姑妈二大姨发过来的信息,让你瞅瞅她自己/ 她的家人/ 她的同事到底得了啥病?
你回答吧,怕说得不对;你不回答吧,怕冷落了亲戚感情,更怕她们质疑你是不是医术不精?咱虽然穷,但是咱也是有尊严的不是?
这类非正式的咨询,不止中国医生会遇到,外国医生同样经常遇到。在美国,对于这类非正式咨询有个专门的词汇叫做「Curbside Consult」,直译成中文就是「路边咨询」。
根据调查,70%的内科医生和68%专科医生每周至少会遇到一次路边咨询,这种咨询可能发生在医院的走廊里,发生在你和朋友聚会的饭局上,或者发生在你正坐在马桶上冥想的时刻。
我想说的是,路边咨询的错误率通常非常高,因为医生获得的患者信息很有限。
 2013年,J HOSP MED(美国医院医学杂志)发表了一项研究,对比了正式咨询和路边咨询的差异,研究选取了一所大学附属医院对47名患者的诊疗意见,其中一位内科医生进行的是路边咨询,而另外一位医生则进行正式咨询。
2013年,J HOSP MED(美国医院医学杂志)发表了一项研究,对比了正式咨询和路边咨询的差异,研究选取了一所大学附属医院对47名患者的诊疗意见,其中一位内科医生进行的是路边咨询,而另外一位医生则进行正式咨询。
结果发现与正式会诊相比,路边咨询的信息误差率达到了51%,而正式咨询改变了60%的诊疗方案。研究认为,路边咨询由于获得信息是不完整的,最终会导致不正确的诊疗建议。
医疗上任何一点误差都可能带来严重的后果。展示这个数据的目的,是想告诉各位年轻医生,应当知道当你在没有全面了解亲戚朋友的病情下,提供的建议很可能是错误的,即便他们问的问题也正好是你的专业方向。
而对于老百姓来说,我完全理解看病确实是件比较折腾的事情,有道是三长一短嘛——挂号时间长、等待时间长、缴费时间长,看病时间短,因此很多人倾向于先问问医生朋友。但当你希望咨询你的医生朋友时,我个人有以下几点建议。
1. 你的医生朋友回答「我这个病应该去哪个医院「可能比回答「我这个病该怎么治」更容易。
2. 你的医生朋友判断「哪些疗法不靠谱」可能比判断「哪些疗法靠谱」更容易。
3. 复杂问题切勿在微信上咨询医生朋友,而应当选择到医院看病。
二
其实严格来说,非医务工作者是很难判定一个医生水平的,比如每天电视上一堆经济学家谈经济走向、谈房价趋势,但哪个是靠谱的,行内人可能都搞不清楚。但是我们仍然可以通过一定的方法,更大概率上找到靠谱的医生。
注意是靠谱的医生,不是所谓的神医,你连个奥拓都买不起,就先别考虑奥迪了。况且现在国际上越来越强调团队的重要性,一个患者从门诊、入院到出院,主诊医生的意见、影像团队的检查、多学科的配合、护理人员的协作,还有出院后的康复和随访,任何一方面的不足都会直接影响到最终的效果,这一点各位工作在临床一线的同行应该深有体会。
其他部分咱们今天就不展开说了,咱们就只说说医生水平。
我觉得如果一个医生能认真遵循临床指南,愿意给患者多花时间,能做到这两点比什么都强。
在循证医学(Evidence-Based Medicine, EBM)上,临床证据的等级是由高低之分的。比如说,收集所有质量可靠的随机对照试验后所作的系统评价是最高级别的,而单个中心随机对照试验的级别是次一些的,而大家非常推崇的专家意见则排在最低级别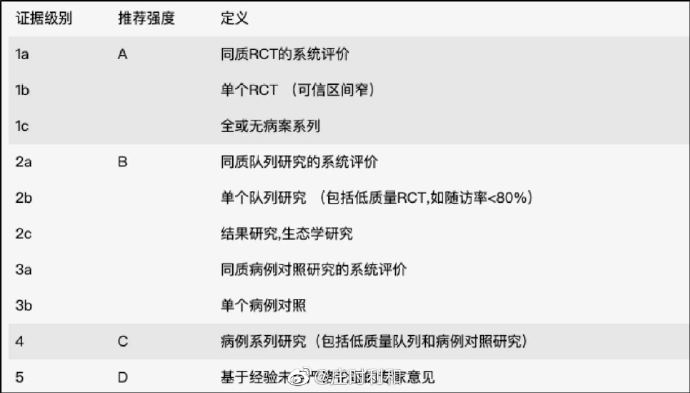
我举个例子,你想买个车,想要个安全点的,有老司机说你买沃尔沃吧,安全带就是它家发明的,有的老司机说放屁,上次某地的车祸照片沃尔沃都被撞成渣了。这种情况下你该听谁的?这种情况其实应该看的,并非某个人的意见,而是权威机构的评测结果,比如看看IIHS(美国公路安全保险协会)的碰撞测试结果,能在严苛的的测试中脱颖而出的车基本都是靠谱的。
对于医生而言,每个医生都有自己对于临床治疗的理解,但是为了保证统一的高质量医疗,各国的医学会都花了很大的人力物力制定了详细的、更新及时的临床指南,而这些指南背后并非某个专家的个人经验,而是大量的临床研究。
举个栗子,咳嗽。
像现在这个季节上呼吸道感染的小朋友很多,不少小朋友会出现比较剧烈的咳嗽,一些人还会咳得晚上睡不着觉。在一些小诊所和县级医院,我们看到许多医生的往往是根据经验开各种抗生素和止咳药物。
然而美国儿科学会的研究表明,对于1岁以上儿童上感引起的咳嗽和睡眠障碍,蜂蜜可能是最优选择;另外一项随机对照研究也表明,对于2-18岁的儿童来说,睡前服用蜂蜜对缓解咳嗽和睡眠障碍的效果优于右美沙芬(一些止咳糖浆中的常见成分)。
这还是比较小规模的研究结果。再举个栗子,发热。
对于一些儿童发热来说,不少医生以前往往会推崇物理降温的作用(我以前也这么认为),比如前几年比较火的电视剧《急诊科医生》,其中一个片尾的科普小贴士也提到,发热可以用酒精擦浴或温水擦浴。
但是在新版的《中国 0 至 5 岁儿童病因不明急性发热诊断和处理若干问题循证指南》中,综合近年来众多的研究结果,上面这些做法,均不推荐
诸如此类的栗子不胜枚举,以上举的相对来说是小的例子,而还有一些治疗指南的变更甚至是革命性的,可能彻底否定某种疗法的作用。医学是在不断进步的,临床指南是在不断更新的,医生不能单凭经验进行治疗。
当然作为患者是没法去判断到底哪个医生更遵循指南的,找对医生先得找对医院。相对来说,在中国,医学院的教学附属医院对于质量的把控以及对于临床路径的遵循会优于普通市级医院,更优于县级的医院。
大医院给患者乱开药的情况有吗?当然有,但是相对来说,治疗的规范性会比小诊所好很多,基本上不会出现小儿发烧就丧心病狂地上激素抗生素抗病毒三联这种事情。
所以从概率学来说,你挂号选择医学院的教学附属医院,遇到靠谱医生的概率会更大一些。另外这类医院除了临床医生之外,护理团队和影像团队的水平也相对更有保障。
那么另外一个问题接踵而来,在教学医院,你应该找什么样医生?
三
接下来我要说的,是基于几项发表于英美顶级期刊、涉及超过200万名患者的结果分析,由于研究的对象主要是北美地区的医生,因此严格来说,这个建议仅供大家参考。
这些研究的结论是:年轻女医生的治疗效果可能更好。
这个结论可能会出乎很多人的意料。不少人挂号就奔着名老专家去的——能找白头发的就不找黑头发的,能找主任就不找副主任,能找男医生就不找女医生。
这可能是大多数患者心目中的政治正确,但国外的大规模研究结果并不这样认为。
先说一点,有人可能会问是不是年轻女医生所接受的患者病情都比较轻?实际上这个干扰因素一开始就已经被研究人员排除了,并且排除了患者年龄、收入、性别、种族、住院时间以及医生接诊量的影响。
一项发表在JAMA(美国医学协会杂志)的研究结果显示,通过对158万例内科住院患者的分析,对于同样处理难度的病例,发现由女医生治疗的患者入院30天死亡率比男医生低了0.42%,再入院率则低了0.55%。别小看这0.42%的差距,如果男医生能达到女医生的诊疗水平,美国每年将额外拯救至少3.2万名患者。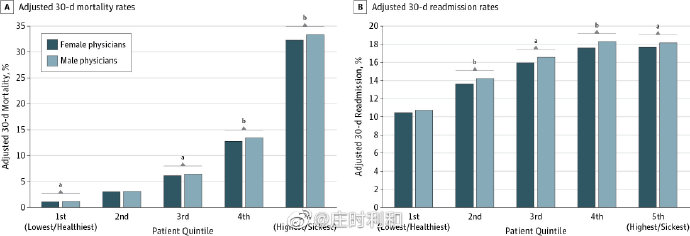
说完内科,再看外科,一项由多伦多大学研究人员发表在BMJ(英国医学杂志)的研究结果显示,在调查了三千多名外科医生以及十万多名患者后,发现女医生的患者在手术后出现死亡、并发症、或者重新入院的比例为11.1%,而男医生则是11.6%,女医生治疗的患者在术后30天内的存活率比男医生更高。
而还有一项由哈佛大学研究人员发表在BMJ的研究,则评估了不同年龄组医生对于治疗 65 岁以上老年入院患者(平均年龄81岁,总人数超过73万)的治疗结果。
结果显示,40 岁以下的医生治疗后30 天内的死亡率为10.8%,40-49岁组的结果为11.1%,50-59岁组的结果为11.3%,而大于60岁组的结果则为12.1%。也就是说,在排除患者和其他人为偏差后,年轻医生的治疗效果优于年长医生,而这种差异是有统计学意义的。
关于以上差异,科研人员的看法是,女医生的沟通能力往往较男医生更强,有证据显示女医生在每个患者身上所花的时间更长,愿意花更多的时间与患者沟通治疗方案。另外女医生比男医生更加遵循治疗指南,出现人为差错的情况也更低。
另外很重要的一点,医学知识是在不断更新的,有一些我读书时教科书中的医学观点,现在就已经被修改了。比如我们第7版内科学中说最常见的肺癌病理类型是肺鳞癌,而第8版中已经修改为肺腺癌了。医生的经验固然重要,但同样重要的是及时更新自己的医学知识,严格遵循治疗指南。
中国暂时还没有这方面的大规模研究,中国医生的治疗差异和北美的研究结果会不会一致,我们不清楚,但是我知道的是,在中国想成为一名优秀的女医生,需要比男性付出更多的努力。
我本科班里专业排名,女生可以说是碾压男生,前十名只有一名男生,然而在考研、考博以及找工作中,在目前的医院环境下,我感觉女生受到的压力比男生大很多。这是题外话,不展开说了。
找个靠谱的医院和医生,确实不是一件容易的事,优质的医疗在任何国家都属于稀缺资源。在电话里或者微信里咨询你当医生的朋友具体的诊疗,他们给的建议可能存在很大误差,你要理解这并非他们的问题。
归纳一下全文,基于研究结果和中国的现实情况,这是我个人的一点建议:
1. 你想去挂某医院的号,又恰好有关系密切的亲戚或朋友在该院上班的话,直接咨询他们;
2. 没有1的关系的话,建议优先考虑医学院的附属医院;
3. 不要盲从大牛,在没有其他限定条件的情况下,我个人比较推荐40岁左右的女医生,她们相对来说会给你更多的沟通时间,对于临床指南的遵循也会更严格。
最后,祝大家在有需要的时候都能找到靠谱的医疗资源。
【原文写于2020年】